En esta entrada veremos un listado de algunas de las enfermedades de la vista más comunes, con sus causas, principales síntomas y tratamientos.
Afortunadamente, con los avances tecnológicos y el desarrollo de la medicina oftálmica, hoy es posible curar y tratar problemas en los ojos que hace algunos años eran considerados incurables.
La buena noticia es que una buena parte de los mismos puede prevenirse a través del diagnóstico de un oftalmólogo experimentado. Por lo tanto, visitas regulares al especialista son obligatorias para tener una buena salud ocular.
¿Cuáles son las enfermedades de la vista más comunes?
Los trastornos oculares afectan a una gran parte de la población mundial. Algunas enfermedades perjudican bastante la capacidad visual y otras pueden incluso llevar a la pérdida total de la visión.
En verdad son muchos los problemas que pueden afectar a nuestra vista. A continuación, te presentamos 13 de los más frecuentes, con sus posibles causas y tratamientos.
1- Ambliopía
Se trata de la disminución de la agudeza visual, uni o bilateral, en un lugar en que no se encuentra lesión ocular al examen oftalmológico.
El problema es meramente funcional y puede ocurrir incluso con gafas, cuando las estructuras oculares se presentan aparentemente normales (sin alteración orgánica).
El ojo ambliope no presenta una madurez normal de la visión y es popularmente conocido como «ojo perezoso».
La incidencia de ambliopía en niños en edad escolar es de aproximadamente el 4% y, en general, es prevenible o tratable en los primeros años de vida.
Normalmente, cada uno de los ojos envía una imagen al cerebro, el cual necesita juntarlas para formar una sola.
Cuando ambos ojos envían una imagen igual para el mismo objeto, se obtiene fácilmente la fusión de las imágenes. Pero cuando cada ojo está fijado en un punto, el cerebro recibe dos imágenes muy distintas entre sí y no logra juntarlas.
Como defensa, se elimina automáticamente la imagen que viene del ojo desviado. La supresión del ojo desviado hace que no tenga desarrollo visual, dejándolo más débil.
– Principales causas
La anisometropía (el error refractivo es diferente en los dos ojos), la aniseiconía (la imagen de un objeto observada por un ojo es diferente de la observada por el otro) y el estrabismo, son los responsables de gran parte de los casos.
– Tratamiento
NO TE PIERDAS ESTO:
La ambliopía debe ser detectada y tratada antes de la edad escolar, cuando la visión todavía está en pleno desarrollo.
El tratamiento clásico consiste en la oclusión (cierre momentáneo) del ojo de mejor visión, para forzar el cerebro a usar el ojo débil.
Esto solo es posible al taparse el ojo preferido la mayor parte del día, por semanas o incluso meses. Algunas veces es necesario tapar ambos ojos de forma alterna.
En cuanto al éxito en el tratamiento de la ambliopía, esto varía según la gravedad del problema y de la edad del paciente, pero por lo general no se garantizan buenos resultados después de los 6 años de edad.
Si el ojo ambliope no se trata, la dificultad visual puede ser irreversible.
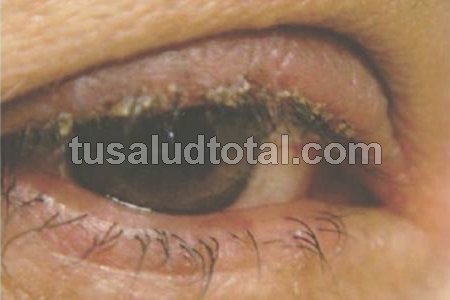
2- Blefaritis
Es una inflamación común y persistente de los bordes de los párpados, casi siempre de carácter crónico y cíclico.
Afecta frecuentemente a personas que tienden a presentar piel seborreica, caspa y ojos secos.
Se puede iniciar en la infancia y prolongarse por toda la vida como una alteración crónica.
En la zona palpebral aparecen gránulos parecidos a caspa, que pueden extenderse hasta las pestañas.
En algunos casos, la blefaritis produce solamente irritación y prurito leves, pero también puede provocar ardor y sensación de arena en los ojos.
Cabe destacar que en ciertos casos puede llevar a complicaciones graves, tales como la inflamación de los tejidos oculares, y alcanzar la córnea.
– Causas
Las causas pueden ser alérgicas o infecciosas.
Las primeras están relacionadas con seborrea, ciertos alérgenos y tóxicos.
Las segundas pueden tener relación con bacterias, virus o parásitos.
– Tratamiento
El tratamiento adecuado dependerá de la causa de la blefaritis, que puede no ser curable, pero es posible controlarla con algunas medidas.
Se pueden recomendar compresas tibias sobre los párpados, limpieza del borde palpebral, calor local, masaje suave de la base de las pestañas, con el objetivo de retirar las granulaciones características de esta condición.
Además, el médico puede indicar el uso de una pomada con antibiótico, lágrimas artificiales, corticosteroides oculares de ojo seco o medicamentos por vía oral.
3- Cataratas
Consiste en la opacidad total o parcial del cristalino, lente natural del globo ocular, lo que produce baja agudeza visual, visión borrosa y colores desvanecidos, incluso con el uso de gafas o lentes.
Está presente en el 10% de las personas con menos de 65 años y es una de las enfermedades de los ojos más comunes luego de los 85 años (ocurre en más del 60% de los ancianos).
– Causas
La causa más común está asociada al envejecimiento natural del cristalino a lo largo de la vida.
También puede ser congénita, donde el niño nace o desarrolla la opacificación en los primeros meses de vida.
O también puede ocurrir por causas secundarias, tales como el uso crónico de corticoides, enfermedades metabólicas, diabetes, uveítis (inflamación intraocular), trauma y exposición excesiva a la radiación ultravioleta.
– Tratamiento
El tratamiento de la catarata es quirúrgico y consiste en la remoción del cristalino y su reemplazo simultáneo por una lente intraocular.
La técnica más moderna consiste en la remoción del cristalino por microfragmentación y aspiración del núcleo, en un proceso llamado facoemulsificación con implante de lente intraocular, donde tras la retirada completa de la catarata, se implanta una nueva lente.
Con el avance de la tecnología en la producción de lentes intraoculares, hoy ya es posible corregir errores refractivos (miopía, hipermetropía, astigmatismo y presbicia) durante la cirugía de catarata.
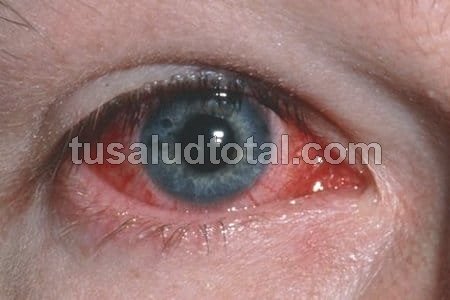
4- Conjuntivitis
Esta es una de las enfermedades de la vista más comunes y se trata de un proceso inflamatorio en la conjuntiva, membrana transparente que recubre toda la zona blanca del ojo (esclera) y la superficie interna de los párpados.
Esta inflamación puede tener un carácter agudo recurrente o crónico, siendo la forma aguda la más frecuente y que se acompaña de lagrimeo, picazón, ardor y sensación de cuerpo extraño.
Generalmente compromete los dos ojos, pero no necesariamente al mismo tiempo.
Los principales síntomas son: enrojecimiento ocular, picazón, sensación de arena, hinchazón de los párpados y fotofobia.
En algunos casos puede presentarse secreción mucopurulenta.
– Causas
Las principales causas son infecciosas, alérgicas o tóxicas.
- Infecciosa: ocasionada por virus, bacterias, hongos o parásitos. Generalmente es contagiosa y su transmisión puede darse por contacto directo con personas infectadas o indirecto por objetos contaminados.
- Alérgica: generalmente ocurre en los dos ojos de personas predispuestas a alergias. No es contagiosa. Puede tener períodos de mejora y reincidencia, siendo importante descubrir el agente que la causó.
- Tóxica: ocasionada por contacto directo con agentes tóxicos, tales como colirios, humo, contaminantes, productos de limpieza, maquillaje, tinte para el cabello y jabones, entre otros.
– Tratamiento
El tratamiento de la conjuntivitis dependerá de la causa.
La mayor parte de las veces pasa naturalmente, pero para disminuir las molestias se puede utilizar suero fisiológico frío y compresas sobre los párpados, limpiar los ojos con frecuencia o, incluso, usar colirios y lágrimas artificiales.
Según el grado de severidad, puede ser necesario el uso de colirios y pomadas oftálmicas antibióticas y/o anti-inflamatorias.
Sus síntomas pueden ser aliviados con remedios naturales, como puedes ver aquí.
– Principales recomendaciones:
- Lavarse las manos con más frecuencia, incluso antes de aplicar el medicamento.
- No poner las manos en los ojos, para evitar la recontaminación.
- Hacer compresas con agua filtrada helada.
- Evitar frotarse los ojos, para disminuir la irritación.
- Tener la precaución de no tocar los ojos con el frasco de colirio.
- Suspender el uso de lentes de contacto.
5- Estrabismo
Es una enfermedad que se caracteriza por el desalineamiento (desvío) ocular y puede ocurrir de forma constante o esporádica.
La presencia del desvío ocular perjudica el desarrollo normal de la visión en la niñez, además de los daños sociales y psicológicos que por lo general ocasiona.
– Causas
Puede ser provocado por causas congénitas o adquiridas.
– Tratamiento
Puede ser clínico, óptico o quirúrgico y es recomendable que se inicie una vez que se tenga el diagnóstico, pues cuanto antes sea realizado, más efectivo será.
A propósito, el diagnóstico debe ser hecho lo más temprano posible, principalmente en los niños, debido al desarrollo de la visión binocular. De esta manera, se puede prevenir la aparición de la ambliopía estrábica.
Los objetivos del tratamiento son: garantizar una buena visión, mejorar el posicionamiento de los ojos y recuperar la visión binocular.
Puede ser necesario el uso de gafas, parche y, en ciertos casos, cirugía y el uso de la toxina botulínica.
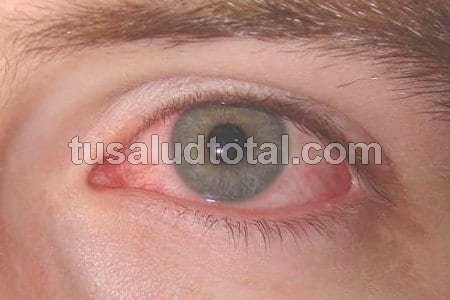
6- Síndrome de ojo seco
Es una condición anormal de la lubricación de la superficie del ojo que se manifiesta cuando se produce poco líquido lacrimal o por la alteración de la composición del mismo.
Sus principales síntomas son: sensación de cuerpo extraño, irritación, molestia, ardor y sensación de peso en los párpados.
– Causas
Sus principales causas están relacionadas al uso de lentes de contacto, exposición a ambientes con aire acondicionado, viento, permanencia en altitudes elevadas, uso de cosméticos, el humo del tabaco y la contaminación del aire.
Hay ciertos medicamentos que también pueden provocar la reducción de la lubricación en los ojos, tales como los antihistamínicos, antidepresivos, diuréticos, anestésicos, anticolinérgicos y betabloqueantes.
También puede estar asociado al envejecimiento, pues en edades más avanzadas hay una disminución de la producción de lágrimas.
– Tratamiento
El tratamiento del síndrome de ojo seco se debe hacer no solo para el propio bienestar del paciente, sino para evitar la lesión de la córnea.
En la gran mayoría de los casos, se hace con lágrimas artificiales prescritas por el oftalmólogo.
En los casos más graves, es posible recurrir a la cirugía de oclusión del drenaje de las lágrimas, permitiendo que queden en contacto con el ojo por más tiempo.
¿Qué otras enfermedades pueden atacar a nuestra vista?
Pero eso no es todo, hay otros problemas que también pueden afectar a nuestros ojos:
7- Presbiopía o presbicia
Se trata de una condición inevitable conocida popularmente como «vista cansada» que suele aparecer después de los 40 años de edad.
Se caracteriza por la baja visión de cerca que ocurre en función de la pérdida de la acomodación del cristalino.
– Causas
Hay varias hipótesis acerca de las causas de la presbicia, pero lo que la explica mejor es el proceso natural relacionado con la edad.
Este trastorno ocular se deriva de la pérdida de la capacidad de contracción del músculo ciliar asociada al endurecimiento del cristalino.
– Tratamiento
La presbicia puede corregirse con gafas o lentes de contacto.
Aun no existe una cirugía específica que corrija la causa de la presbicia, pero hay dos técnicas que se pueden emplear para compensar el problema.
Son ellas: la monovisión, donde un ojo se enfoca hacia lejos y el otro hacia cerca, y el implante de la lente intraocular multifocal.
Además, hoy ya existen lentes de contacto multifocales desechables que pueden proporcionar una total independencia de las gafas.
8- Queratocono
Es una enfermedad no inflamatoria, la mayoría de las veces progresiva, que afecta al formato y el espesor de la córnea.
El principal síntoma es la visión borrosa y distorsionada, que ocurre por el aumento del astigmatismo irregular que lleva al paciente a cambiar sus gafas con frecuencia.
La confirmación del diagnóstico se realiza con base en las características clínicas y exámenes complementarios tales como la topografía corneal computarizada y la paquímetría ultrasónica.
– Causas
Las causas del queratocono aun no se conocen totalmente, pero pueden estar relacionadas con cambios físicos, bioquímicos y moleculares en el tejido corneal.
Se supone que pueda ser el resultado final de diferentes condiciones clínicas.
Se conoce su asociación con enfermedades hereditarias, alérgicas, sistémicas e incluso por el uso prolongado de lentes de contacto.
– Tratamiento
El tratamiento tiene como objetivo proporcionarle una buena visión al paciente y preservar la salud de la córnea.
Las principales alternativas terapéuticas siguen el siguiente orden: gafas, lente de contacto y cirugía.
La prescripción de gafas es la primera opción de tratamiento mientras el astigmatismo irregular aun sea bajo.
Con la progresión de la baja de agudeza visual con gafas, las lentes de contacto son la siguiente alternativa.
Con respecto al tratamiento quirúrgico, existen tres alternativas:
- Reticulación: busca aumentar la resistencia mecánica de la córnea mediante la aplicación de riboflavina (vitamina B2) en la zona corneal central, disminuyendo así el riesgo de progresión del queratocono.
- Implante de anillo corneal: por una pequeña incisión realizada con láser de femtosegundo (el más preciso que existe) se implantan 1 ó 2 anillos en la zona intraestromal que empujan la curvatura de la córnea hacia afuera, aplanando el ápice del queratocono y retornando la córnea a un formato más natural. Es un procedimiento reversible pues no implica la remoción de tejido ocular.
- Trasplante de córnea: en casos de imposibilidad de corrección visual con gafas y lente de contacto, afinamiento excesivo de la córnea, presencia de cicatriz o leucoma corneal, el trasplante se vuelve necesario.
9- Miodesopsias
Conocidas popularmente como «moscas volantes», son pequeñas opacidades (fluctuaciones) que se forman en el vítreo (sustancia gelatinosa transparente que llena el globo ocular) y percibidas como manchas, nubes, puntos o telas de araña.
Pueden aparecer y desaparecer y, en general, el paciente aprende a convivir con las mismas y tolerarlas.
Cuando es necesario se pueden hacer movimientos con los ojos hacia los lados, hacia arriba y hacia abajo, para que las fluctuaciones salgan del campo visual.
– Causas
La mayoría de las veces se trata de células del vítreo que se agrupan y tienen poca importancia.
También pueden ser células de sangre flotando en el vítreo o ser el resultado de una inflamación intraocular.
– Tratamiento
No se indica ningún tratamiento para las moscas volantes.
Pero si aparecen repentinamente y en gran número, pueden ser signos de graves problemas de retina, tales como el desprendimiento de la misma.
En estos casos, se debe consultar a un oftalmólogo.
10- Glaucoma
Esta es una de la patologías de la vista más graves. La enfermedad afecta al nervio óptico e implica la pérdida de células de la retina responsables de enviar los impulsos nerviosos al cerebro.
Si no se trata, el nervio óptico sufrirá un daño permanente, causando una atrofia progresiva del campo visual, que puede progresar hacia la ceguera.
En el inicio de la enfermedad, el glaucoma puede tener como principal síntoma la pérdida de la visión periférica.
Inicialmente se da de forma sutil y puede no ser percibida por el paciente, que a menudo empieza a tropezar, golpear objetos, y percibe que su visión periférica está ausente, quedando presente solo su visión central.
Si el glaucoma no es tratado, el campo visual se estrecha cada vez más, oscureciendo la visión central, que puede terminar en la ceguera.
La pérdida visual causada por el glaucoma es irreversible, pero puede ser prevenida, retrasada o estabilizada.
Un oftalmólogo debe ser consultado por las personas con riesgo de desarrollar la enfermedad o que tengan antecedentes familiares.
– Causas
El glaucoma es causado por diferentes enfermedades y, en la mayoría de los casos, sucede por un aumento de la presión intraocular.
Cuando se eleva dicha presión, las células nerviosas se comprimen y el daño puede llevar a la muerte de las mismas, lo que hace que la pérdida visual sea permanente.
– Tratamiento
Hasta el momento, disminuir la presión intraocular es el principal tratamiento.
Se puede disminuir con medicamentos, por lo general, colirios.
Si la presión no disminuye de esta forma, pueden ser indicados medicamentos por vía oral, cirugía a láser, cirugía convencional o una combinación de algunos de estos métodos.
La meta es impedir la pérdida visual y mantener la presión intraocular en niveles satisfactorios y debidamente controlados.
11- Retinopatía diabética
Se trata de una enfermedad que afecta a los vasos sanguíneos de la retina, en función de un descontrol de la diabetes.
La etapa inicial de la enfermedad normalmente no presenta síntomas visuales.
En las etapas moderada a avanzada, los síntomas más frecuentes son: manchas en la visión, visión borrosa, pérdida de la visión central o periférica y distorsión en la visión.
Además de controlar la diabetes, todos los pacientes portadores de esta enfermedad deben realizar un examen de mapeo de retina cada año.
– Causas
Ambos tipos de diabetes, I y II, pueden desarrollar retinopatía diabética.
Esta enfermedad es la principal causa de ceguera en los pacientes entre los 20 y los 74 años.
– Tratamientos
En la actualidad hay 4 tipos de tratamientos disponibles:
- Fotocoagulación: es la aplicación de luz láser. Al ser absorbida por los pigmentos del fondo de ojo ayuda en la estabilización de la retinopatía diabética y la maculopatía diabética. El tratamiento se realiza en el consultorio y es necesaria la dilatación de la pupila.
- Antiinflamatorios de larga duración: ciertos medicamentos ayudan a reducir la inflamación en la retina y pueden incluso ayudar a mejorar la visión en los casos de edema de mácula diabética. El efecto dura de 3 a 6 meses. Puede ser necesaria la reaplicación.
- Terapia anti-VEGF: son utilizados medicamentos que combaten los vasos anormales. Puede ser indicada para el edema de mácula diabético, hemorragia vítrea y preparación para cirugías de vitrectomía, en los casos de desprendimiento tradicional de la retina.
- Cirugía de vitrectomía: indicada en situaciones de desprendimiento tradicional de la retina, hemorragia vítrea y algunos casos de edema de mácula diabético.
Es importante destacar que los pacientes diabéticos tienen una predisposición mayor de presentar otras enfermedades oculares, tales como cataratas, glaucoma, desvíos oculares, enfermedades de la córnea y susceptibilidad a infecciones.
Por ese motivo, el acompañamiento periódico del oftalmólogo es importante para la prevención, control y tratamiento general de quienes tienen el diagnóstico de diabetes.
12- La degeneración macular relacionada con la edad (DMRE)
Es una enfermedad que afecta a la región más noble de la retina, llamada mácula.
Al principio puede no presentar problemas en cuanto a la función visual, pero a mediano plazo la baja acentuada de la visión e incluso su pérdida total pueden ocurrir.
En general, ocurre en personas mayores de 50 años y básicamente se presenta de dos formas: la DMRE atrófica (seca), más frecuente, y la DMRE exudativa (húmeda).
La forma seca tiene una evolución lenta y puede volverse agresiva si no es bien diagnosticada.
La forma húmeda depende de una evaluación rigurosa e intervenciones clínicas y quirúrgicas para minimizar los daños oculares.
– Causas
Todavía hay necesidad de más conocimientos sobre las causas de la DMRE, así como mejores comprobaciones científicas acerca de agentes que determinan esa degeneración oftalmológica.
Un dato relevante es que las personas de piel y ojos claros son más afectadas por la DMRE.
Otros factores de riesgo son: antecedentes de la enfermedad en la familia, exposición excesiva a la luz del sol, humo y dieta rica en grasas.
– Tratamiento
El mejor tratamiento es la prevención. Se cree que una dieta rica en vegetales verdes y pobre en grasas, el uso de antioxidantes, luteína (pigmento amarillo) y vitaminas, pueden ayudar en la prevención de la aparición y progresión de la enfermedad.
Otras formas de tratamiento incluyen la terapia anti-VEGF, la terapia fotodinámica y la fotocoagulación con láser.
La indicación de cada tratamiento depende de la evaluación médica con el oftalmólogo especialista en retina.
13- Desprendimiento de retina
Para finalizar, esta es uno de las más terribles problemas que pueden afectar a la vista.
El desprendimiento de retina es la separación entre las dos capas más importantes de la misma.
Cuando hay un desgarro, el líquido del vítreo puede pasar a través de la lesión y despegar la retina de la parte subyacente que la sustenta.
Las personas miopes, con más de 50 años y que hayan presentado lesiones graves en el ojo, presentan una mayor probabilidad de sufrir un desprendimiento de retina.
Los principales síntomas son: visión de «flashes» y puntos flotantes antes de que la retina se despegue, visión borrosa y percepción de sombras.
La pérdida de la visión comienza en una parte del campo visual y va aumentando a medida que el desprendimiento progresa.
Cuando el área macular de la retina sufre desprendimiento, la visión se deteriora rápidamente y todo se vuelve borroso.
– Causas
La retina se separa cuando el movimiento del líquido del interior del ojo la tira o cuando el líquido acumulado entre la retina y el tejido subyacente produce la separación, despegándola.
– Tratamiento
Cualquier persona que presente una pérdida de visión súbita debe consultar a un oftalmólogo inmediatamente.
Para decidir si debe utilizar la terapia con láser, por congelación o cirugía, el especialista tiene en cuenta el tipo de desprendimiento de retina y su causa.
Preguntas Frecuentes
- ¿Cuáles son las causas más comunes de visión borrosa?
La visión borrosa puede ser causada por problemas de refracción, como miopía, hipermetropía o astigmatismo. También puede estar asociada a cataratas, glaucoma, ojo seco o enfermedades más serias como la degeneración macular relacionada con la edad (DMAE) o la retinopatía diabética.
- ¿Qué síntomas pueden indicar que tengo glaucoma?
El glaucoma a menudo no presenta síntomas en sus etapas iniciales. Sin embargo, en casos más avanzados, puedes experimentar pérdida de visión periférica, dolor ocular, enrojecimiento, visión borrosa o halos alrededor de las luces. Es fundamental realizar chequeos regulares con el oftalmólogo.
- ¿Qué tan grave es el síndrome de ojo seco?
El ojo seco puede ser leve o grave, dependiendo de la causa y la frecuencia de los síntomas. En casos crónicos, puede dañar la superficie ocular y afectar la calidad de vida, por lo que es importante tratarlo adecuadamente.
- ¿Cómo prevenir problemas visuales relacionados con el uso prolongado de pantallas?
Para prevenir la fatiga visual digital, se recomienda seguir la regla 20-20-20: cada 20 minutos, mirar algo a 20 pies (6 metros) durante 20 segundos. Además, ajustar la iluminación, usar lentes con filtro para luz azul y realizar pausas regulares ayuda a reducir el impacto en la vista.
- ¿Cómo se pueden detectar problemas visuales en los niños?
En los niños, los signos pueden incluir dificultad para leer, entrecerrar los ojos, parpadear excesivamente, inclinar la cabeza al mirar algo o bajo rendimiento escolar. Las revisiones oftalmológicas regulares son clave para detectar y tratar problemas de manera temprana.
Esperamos que toda esta información que te hemos proporcionado sobre las enfermedades de la vista más comunes y cómo tratarlas te sea de bastante utilidad. Muchas gracias por tu visita y, si lo deseas, déjanos tus comentarios o preguntas relacionadas más abajo.
¿TE GUSTÓ? AYÚDANOS A QUE LLEGUE A MÁS PERSONAS:
OTRAS PERSONAS ESTÁN VIENDO:
SOBRE EL AUTOR:

Puedes ver su biografía pulsando aquí.




¡Mil y mil gracias! Interesante información. ¡Muchos éxitos! Sugiero afectuosa y respetuosamente -una próxima entrega- relacionada con el cuidado preventivo para aquellas enfermedades que lo ameriten. ¡Chao!
Hola Francisco,
Muchísimas gracias por sus comentarios!
Tendremos en cuenta sus sugerencias.
Un cordial saludo.